Psychotraumatherapeutische Behandlung von Patienten nach Akutem Herzinfarkt
Eine Psychotherapievergleichsstudie in der stationären Rehabilitation
Summary
Excerpt
Table Of Contents
- Cover
- Titel
- Copyright
- Autorenangaben
- Über das Buch
- Zitierfähigkeit des eBooks
- Inhaltsverzeichnis
- Einleitung
- 1. Epidemiologie der Koronaren Herzkrankheit (KHK)
- 2. Akute und rehabilitative Behandlung der KHK in Deutschland
- 2.1 Wie ist die Wirkung von kardiologischer Anschlussheilbehandlung (AHB)?
- 2.2 Risikofaktoren der KHK
- 2.3 Psychosoziale Risikofaktoren der KHK
- 2.3.1 Prämorbide Risiken einer KHK
- 2.3.2 Angst und KHK
- 2.3.3 Depression und KHK
- 2.3.4 Psychotrauma und KHK
- 2.3.5 Ätiologisches Modell der psychischen Störungen bei KHK
- 2.4 Psychotherapie mit Koronarpatienten
- 2.4.1 Psychologische Beratung und Psychotherapie in der Rehabilitation
- 2.4.2 Wirksamkeit von Psychotherapie von Koronarpatienten
- 2.4.3 Krankheitsverarbeitung bei Koronarerkrankung
- 3. Psychotrauma und Psychotraumatologie
- 3.1 Erscheinungsbild und Symptomatik von Traumafolgestörungen
- 3.2 Epidemiologie
- 3.3 Wissenschaftliche Erklärungsmodelle von Psychotraumata
- 3.3.1 Psychosoziale Einflussfaktoren
- 3.3.2 (Neuro-)Psychologische Traumamodelle
- 3.4 Behandlung von Psychotraumata
- 3.4.1 Expositionstherapie
- 3.4.2 Kognitive Therapien
- 3.4.3 Wirksamkeit von PTBS-Therapien
- 3.4.4 Zusammenfassung: Leitlinie Posttraumatische Belastungsstörung
- 4. Eye Movement Desensitization and Reprocessing (EMDR)
- 4.1 EMDR in der praktischen Anwendung; das Standardprotokoll
- 4.2 Theorie und Wirkannahmen von EMDR
- 4.3 Wirksamkeit von EMDR
- 4.3.1 Wie funktioniert EMDR?
- 4.3.2 EMDR im Therapieverfahrensvergleich
- 4.4 EMDR mit Koronarpatienten
- 5. Methodisches Vorgehen in der Rehabilitationsforschung
- 5.1 Forschungsansätze in der Rehabilitationsforschung
- 5.2 Veränderungsmessung in der Rehabilitation
- 5.3 Prozessmodelle des Gesundheitsverhaltens
- 6. Untersuchungsplanung – Methodik
- 6.1 Wirkung von EMDR nach einem Herzinfarkt
- 6.2 Fragestellungen und Hypothesen
- 6.3 Vorüberlegungen zur Untersuchung
- 6.3.1 Das Studiendesign
- 6.3.2 Kriterien für die Studienteilnahme
- 6.3.3 Ethische Überlegungen
- 6.3.4 Zuordnung der Teilnehmerinnen zu den Treatments; Randomisierung
- 6.3.5 Studienleiter, Therapeut und Auswerter: mögliche Störeinflüsse durch Rollenüberschneidung
- 6.3.6 Weitere Störvariablen
- 6.3.7 Organisation der Datenerhebung und -auswertung
- 6.4 Die unabhängige Variable: Beschreibung der psychologischen Interventionsmethodik
- 6.4.1 Treatment E, EMDR-Traumatherapie
- 6.4.2 Treatment B, Vergleichsgruppe: Beratung mit psychoedukativen Inhalten für Koronarpatienten
- 6.4.3 Treatment K, Kontrollgruppe: Psychologische Standardberatung
- 6.4.4 Überblick über die drei Behandlungsformen
- 6.5 Die abhängigen Variablen: Auswahl der Instrumente
- 6.5.1 Traumatisierung (Impact of Event Scale IES)
- 6.5.2 Depressivität (Allgemeine Depressions-Skala ADS-L)
- 6.5.3 Psychische Belastung: Die Symptom-Check-Liste (SCL-90-R)
- 6.5.3.1 Skala Somatisierung (SCL-90-R)
- 6.5.3.2 Skala Unsicherheit im Sozialkontakt (SCL-90-R)
- 6.5.3.3 Skala Depressivität (SCL-90-R)
- 6.5.3.4 Ängstlichkeit (SCL-90)
- 6.5.3.5 Aggressivität/Feindseligkeit (SCL-90)
- 6.5.3.6 Allgemeine psychische Belastung (SCL-90); Globaler Kennwert GSI
- 6.5.4 Generalisierte negative Selbstwertkognitionen
- 6.5.5 Externale (fatalistische) Kontrollüberzeugung
- 6.5.6 Körperliche Belastbarkeit (maximale Wattzahl) auf dem Ergometer
- 6.5.7 Abschlussfragebogen zu T3
- 6.5.8 Die Herzpumpfunktion; Kardiologische Variablen
- 6.5.9 Interviews anlässlich des T3-Herzechos
- 6.6 Das Studien-Design mit Messinstrumenten und Zellenbelegung (N)
- 6.7 Auswahl der Prüfverfahren und Prüfschritte
- 6.7.1 Wirksamkeitsvergleiche mit Veränderungsmessung
- 6.7.2 Veränderungsmessung mit Ordinalskalen
- 6.7.3 Gruppenvergleiche mit nonparametrischen Verfahren
- 7. Ergebnisse
- 7.1 Stichprobendaten
- 7.2 Fallausschlüsse und Drop Out
- 7.3 Treatmenteinfluss - Veränderungsmessung
- 7.3.1 Traumabelastung (IES)
- 7.3.1.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.3.1.2 Paarweise Vergleiche zu den Faktoren
- 7.3.1.3 Prüfung der Wechselwirkung
- 7.3.1.4 Prüfergebnis zu Hypothese 1
- 7.3.2 Depression (ADS-L)
- 7.3.2.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.3.2.2 Paarweise Vergleiche zu den Faktoren
- 7.3.2.3 Prüfung der Wechselwirkung
- 7.3.2.4 Prüfergebnis zu Hypothese 2.1
- 7.3.3 Depressivität (SCL-90)
- 7.3.3.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.3.3.2 Paarweiser Vergleich zum Faktor Zeit
- 7.3.3.3 Prüfung der Wechselwirkung
- 7.3.3.4 Prüfergebnis zu Hypothese 2.2
- 7.3.4 Ängstlichkeit (SCL-90)
- 7.3.4.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.4.4.2 Paarweise Vergleiche zu den Faktoren
- 7.3.4.3 Prüfung der Wechselwirkung
- 7.3.4.4 Prüfergebnis zu Hypothese 3
- 7.3.5 Unsicherheit im Sozialkontakt (SCL-90)
- 7.3.5.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.3.5.2 Prüfergebnis zu Hypothese 4
- 7.3.6 Aggressivität/Feindseligkeit (SCL-90)
- 7.3.6.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.3.6.2 Paarweise Vergleiche zum Faktor Zeit
- 7.3.6.3 Prüfergebnis zu Hypothese 5
- 7.3.7 Somatisierung (SCL-90)
- 7.3.7.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.3.7.2 Paarweise Vergleiche zu den Faktoren
- 7.3.7.3 Prüfungsergebnis der Hypothese 6
- 7.3.8 Allgemeine psychische Belastung/Global Severity Index (SCL-90)
- 7.3.8.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.3.8.2 Paarweise Vergleiche zu den Faktoren
- 7.3.8.3 Prüfergebnis zu Hypothese 7
- 7.3.9 Negativer Selbstwert
- 7.3.9.1 Prüfung der Mittleren Ränge der drei Treatments zu T1
- 7.3.9.2 Prüfung der Mittleren Ränge der drei Treatments zu drei Zeitpunkten
- 7.3.9.3 Prüfung zu Hypothese 8
- 7.3.10 External-fatalistische Kontrollüberzeugung
- 7.4.10.1 Prüfung der Mittleren Ränge der drei Treatments zu T1
- 7.3.10.2 Prüfung der mittleren Ränge der drei Treatments zu drei Zeitpunkten
- 7.3.10.3 Prüfung zu Hypothese 9
- 7.3.11 Herzleistungsfähigkeit (Echokardiographie)
- 7.3.11.1 Ejektionsfraktion:
- 7.3.11.1.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.3.11.1.2 Paarweiser Vergleich zum Faktor Zeit
- 7.3.11.1.3 Prüfung der Wechselwirkung
- 7.3.11.1.4 Prüfergebnis zu Hypothese 10.1
- 7.3.11.2 E/A-Verhältnis:
- 7.3.11.2.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.3.11.2.2 Prüfergebnis zu Hypothese 10.2
- 7.3.11.3 Dezeleration der E-Welle:
- 7.3.11.3.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.3.11.3.2 Paarweiser Vergleich zum Faktor Zeit
- 7.3.11.3.3 Prüfergebnis zu Hypothese 10.3
- 7.3.11.4 Prüfergebnis für Hypothese 10
- 7.3.12 Kardiale Belastungsfähigkeit auf dem Ergometer
- 7.4 Treatmenteinfluss bei hoher Traumabelastung zu T1 - Veränderungsmessung
- 7.4.1 Traumabelastung IES (>Rohwert = 25)
- 7.4.1.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.4.1.2 Paarweise Vergleiche zu den Faktoren
- 7.4.1.3 Prüfung der Wechselwirkung
- 7.4.1.4 Zweites Prüfergebnis zu Hypothese 1 (IES ab Rohwert >25)
- 7.4.2 Depression ADS-L (IES-Rohwert > 25)
- 7.4.2.1 Prüfergebnisse zu den Faktoren Zeit und Treatment
- 7.4.2.2 Paarweise Vergleiche zu den Faktoren
- 7.4.2.3 Prüfung der Wechselwirkung
- 7.4.2.4 Zweites Prüfergebnis zu Hypothese 2.1 (IES ab Rohwert >25)
- 7.4.3 Alle Variablenprüfungen im Überblick bei strengerem Teilnahmekriterium (IES-Rohwert > 25)
- 7.5 Explorative Analyse: Weitere Varianzaufklärung durch Hinzunahme eines dritten Faktors Traumaintensität
- 7.5.1 Traumabelastung IES (drei Faktoren)
- 7.5.1.1 Prüfergebnisse zum Faktor Zeit und den Wechselwirkungen
- 7.5.1.2 Prüfung der Wechselwirkungen
- 7.5.1.3 Drittes Prüfergebnis zu Hypothese 1 (drei Faktoren)
- 7.5.2 Depression ADS-L (drei Faktoren)
- 7.5.2.1 Prüfergebnisse zum Faktor Zeit und den Wechselwirkungen
- 7.5.2.2 Prüfung der Wechselwirkungen
- 7.5.2.3 Drittes Prüfergebnis zu Hypothese 2.1 (drei Faktoren)
- 7.5.3 Ängstlichkeit SCL-90 (drei Faktoren)
- 7.5.3.1 Prüfergebnisse zum Faktor Zeit und den Wechselwirkungen
- 7.5.3.2 Prüfung der Wechselwirkungen
- 7.5.3.3 Drittes Prüfergebnis zu Hypothese 3 (drei Faktoren)
- 7.5.4 Ejektionsfraktion (drei Faktoren)
- 7.5.4.1 Prüfergebnisse zum Faktor Zeit und den Wechselwirkungen
- 7.5.4.2 Prüfung der Wechselwirkungen
- 7.5.4.3 Drittes Prüfergebnis zu Hypothese 10.1 (drei Faktoren)
- 7.5.5 Sonstige Variablen (drei Faktoren)
- 7.6 Ergebnisse des Abschlussfragebogens; Treatmentvergleiche
- 7.6.1 Bewertung der eigenen Gesundheit zu T3
- 7.6.1.1 Prüfung der Treatmentunterschiede
- 7.6.1.2 Prüfergebnis zu Hypothese 12
- 7.6.2 Lebensstiländerung
- 7.6.2.1 Mitgliedschaft in einer ambulanten Herzgruppe (Frage 4 im Abschlussfragebogen)
- 7.6.2.2 Vermehrte körperliche Aktivitäten/Sport (Frage 5)
- 7.6.2.3 Praktizieren eines Entspannungsverfahrens (Fragen 7 und 8)
- 7.6.2.4 Vollkommene Umstellung der Ernährung (Frage 9)
- 7.6.2.5 Nikotinabstinenz (Frage 10)
- 7.6.2.6 Medikamentencompliance (Frage 11)
- 7.6.2.7 Allgemeine Risikominderung
- 7.6.2.8 Prüfergebnis zu Hypothese 13
- 7.6.3 Return to Work (Frage 12)
- 7.6.3.1 Prüfung der Treatmentunterschiede
- 7.6.3.2 Prüfergebnis zu Hypothese 14
- 7.6.4 Bewertung von Psychotherapie (Frage 13)
- 7.6.4.1 Prüfung der Treatmentunterschiede
- 7.6.4.2 Prüfergebnis zu Hypothese 15
- 7.6.5 Wunsch nach mehr (ambulanter) Psychotherapie (Frage 14)
- 7.7 Abschließende Beurteilung der Hypothesenprüfung
- 7.8 Überblick Hypothesentestung
- 8. Diskussion der Ergebnisse
- 8.1 Die Stichprobengröße
- 8.2 Die Haupteffekte bei der Veränderungsmessung
- 8.2.1 Der Zeiteffekt
- 8.2.2 Der Treatmenteffekt
- 8.2.3 Die Wechselwirkung beider Faktoren - neue Fragestellungen
- 8.2.4 Auffälligkeiten ohne statistischen Signifikanz; methodische Einschränkungen
- 8.2.5 Die Treatmentvergleiche im Abschlussfragebogen; deskriptive Ergebnisse
- 8.3 Bewertung der Ergebnisse im Hinblick auf das HAPA-Modell und die allgemeine Fragestellung
- 9. Kasuistik
- 10. Schlussfolgerungen und Ausblick für die Psychotraumatherapie in der kardiologischen Rehabilitation
- 10.1 Bewertung der Untersuchungsmethodik
- 10.2 Aktueller Forschungsstand
- 10.3 EMDR in der kardiologischen Reha - sinnvolle Anpassungen
- 10.4 Überlegungen für die psychotherapeutische Behandlung in der stationären und ambulanten kardiologischen Rehabilitation
- Literatur
- Anhang
- 1: Patienteninformation I
- 2: Einverständniserklärung
- 3: Herzerkrankung und Psychotherapie
- 4: Patienteninformation II
- 5: Patienteninformation III
- 6: Fragen zum Selbstwertgefühl und Kontrollgefühl bei einer Herzerkrankung
- 7: Abschlussfragebogen
- 8: Therapieverlaufsbogen
- 9: Psychologische Beratung von Patienten mit Koronarer Herzerkrankung
- Abbildungsverzeichnis
- Tabellenverzeichnis
- Abkürzungsverzeichnis
- Erklärung medizinischer und psychologischer Fachbegriffe
| 15 →
Psychische Traumatisierungen sind bei Akutem Myokardinfarkt (AMI) keine Seltenheit. Das mag daran liegen, dass extreme körperliche und psychovegetative Symptome dabei oft sehr plötzlich und ohne Vorankündigung auftreten (starke Angina Pectoris beim Infarktgeschehen) oder kurzfristig medizinische Intensivversorgung und stark invasive Operationen notwendig sind (Rettungsdienst, Intensivstation, Bypass-OP, Narkoseerlebnisse). Traumaerlebnisse können zu chronischen psychischen Beschwerden führen (Akute Belastungsreaktion, Anpassungsstörungen, Posttraumatische Belastungsstörungen), die ohne fachgerechte Behandlung zu starker Beeinträchtigung bei der Krankheitsverarbeitung führen können.
Patienten1 mit einer Koronaren Herzerkrankung kommen nach der Akutbehandlung in einem Krankenhaus i.d.R. zur Anschlussheilbehandlung (AHB) in eine Rehabilitationsklinik mit dem Schwerpunkt kardiologische Reha-Medizin. Die Behandlungszeit ist auf drei Wochen begrenzt. In Ausnahmefällen kann die AHB mit Begründung um eine, selten um zwei Wochen verlängert werden. Das „Zeitfenster“, das bleibt, um Patienten nach dem Schock der Erkrankung zu erreichen und nachhaltig für eine „herzgesunde“ Lebensführung zu überzeugen, ist also nicht sehr groß.
Das Reinfarktrisiko erhöht sich anfangs wegen der psychischen Belastung und die umgehend notwendige Lebensstiländerung (Nikotinabstinenz, mehr Bewegung, weniger Stress, bessere Entspannungsfähigkeit, Ernährungsumstellung, Medikamenten-Compliance) wird im ungünstigen Fall emotional und somit motivational beeinträchtigt. Oft geht das Vertrauen in das eigene Herz und gar die Funktion des ganzen Körpers verloren.
In dieser Arbeit soll untersucht werden, ob psychologische Traumatherapie die psychische Integration des Infarkterlebnisses und seiner Folgen unterstützen oder gar beschleunigen kann. Kann diese Psychotherapieform die konstruktive Krankheitsverarbeitung des Betroffenen fördern? Kann sie gar die individuelle Tertiärprävention der Koronaren Herzkrankheit (KHK) unterstützen?
1 In dieser Arbeit wird versucht, beiden Geschlechtern in der Formulierung gerecht zu werden, z. B. in der Form der Pluralendung, wenn es um bestimmte Personen geht wie die StudienteilnehmerInnen. Im Allgemeinen wird auf die kürzere männliche Form zurückgegriffen, damit die Lesbarkeit des Textes nicht beeinträchtigt wird.
| 17 →
1. Epidemiologie der Koronaren Herzkrankheit (KHK)
Das Herz ist ein Hohlmuskel, der durch Druck und Saugbewegungen das Blut durch den Körper bewegt. Der Herzmuskel (Myokard) wird von einem Netzwerk von Arterien und Venen umschlossen, den Herzkranzgefäßen bzw. den Koronarien. Unter Koronarer Herzkrankheit (abgekürzt KHK) versteht man eine Mangeldurchblutung des Herzmuskels aufgrund einer Verengung oder Verstopfung einer oder mehrerer Koronararterie/n. Die häufigste Ursache sind leichte Verletzungen an Gefäßinnenwänden, wo sich Plaques aus Blut-, Körper- und Fettzellen ablagern. Diesen Vorgang bezeichnet man als Arteriosklerose oder umgangssprachlich als Arterienverkalkung. In Folge dieses Prozesses können sich Herzkranzgefäße verengen und gar verschließen und der Herzmuskel erleidet eine Mangeldurchblutung (Ischämie), die seine Funktion herabsetzt oder unterbricht.
Klinische Erscheinungsformen der Koronaren Herzerkrankung sind die Angina Pectoris (chronische und/oder belastungsabhängige Brustschmerzen aufgrund von Mangeldurchblutung des Pumpmuskels), der akute Myokardinfarkt (nach einem plötzlichen Verschluss einer Herzkranzarterie, zumeist durch einen Thrombus) und der plötzliche Herztod nach einem koronaren Verschluss. Die Herzinsuffizienz (Herzmuskelschwäche) ist häufig Folge der beschriebenen Gefäßerkrankungen. Die Pumpleistung sinkt und damit die körperliche Leistungsfähigkeit.
Das Robert-Koch-Institut (RKI) hat sich in seiner Gesundheitsberichterstattung des Bundes 2006 ausführlich mit dem Auftreten der Koronaren Herzkrankheit und des akuten Myokardinfarkts in Deutschland beschäftigt (RKI 2006). Weil Krankenhausdiagnosedaten die Morbidität und Mortalität der KHK unterschätzen, greift das RKI bei seiner Analyse primär auf die deutschen Ergebnisse des WHO-Projekts MONICA (Monitoring Trends and Determinants in Cardiovascular Disease) in der Studienregion Augsburg zurück (Löwel 2005). Insgesamt nahmen an MONICA 37 Populationen aus 21 Ländern teil. Die Daten aus den Jahren 1985 bis 2003 umfassten alle KHK in den Altersgruppen von 25 bis 74 Jahren. Das Augsburger Projekt KORA (Kooperative Gesundheitsforschung in der Region Augsburg) wurde auch nach dem Ende des WHO-Projekts nach ← 17 | 18 → 1996 weitergeführt und die Patienten wurden auch nach der Erkrankung in der Längsschnittstudie weiter erfasst und beforscht.
Tabelle 1-1: Herzinfarktraten je 100.000 Einwohner in der Region Augsburg 2001-2003 aus dem KORA-Herzinfarktregister
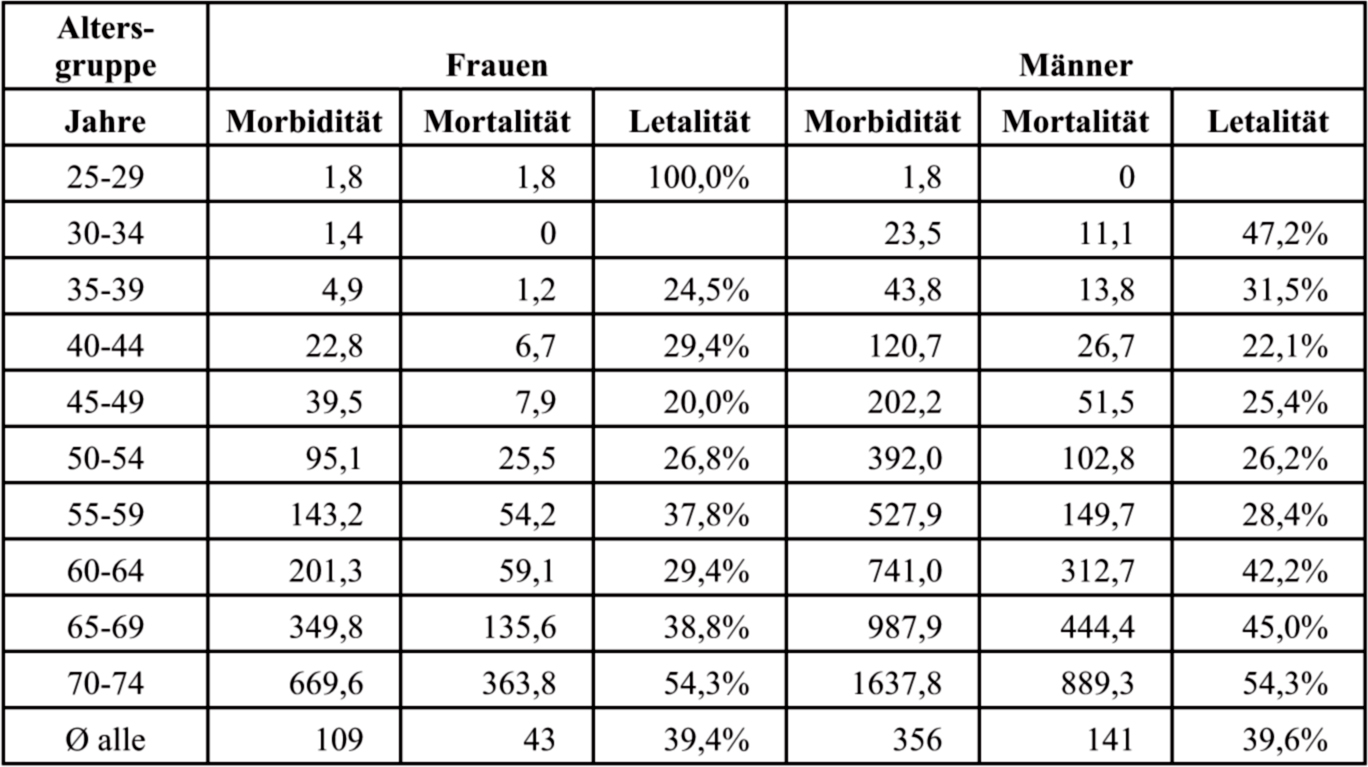
Erläuterung:
Morbidität = alle Herzinfarktereignisse p.a. (Jahresprävalenz)
Mortalität = alle tödlich verlaufenden Herzinfarktereignisse p.a.
Letalität = Prozentrate der tödlich verlaufenden Herzinfarktereignisse p.a.
(RKI 2006)
Trends:
– Die Wahrscheinlichkeit in Deutschland innerhalb eines Jahres einen akuten Herzinfarkt zu erleiden, liegt bei Frauen aller Altersstufen im Durchschnitt bei 1%o, bei Männern bei 3,5%o.
– Die Wahrscheinlichkeit, den Herzinfarkt zu überleben, ist bei beiden Geschlechtern durchschnittlich etwa 60%.
– Die Infarktraten steigen bei Männern wie Frauen mit dem Alter an.
– Bei den Frauen ist der Anstieg jedoch deutlich geringer.
– Ab Mitte 50 nähert sich die Prävalenzrate der Frauen jener der Männer an, erreicht sie aber nie.
– Die Letalität ist bei beiden Geschlechtern vergleichbar. Sie nimmt ab 60 Jahren deutlich zu. ← 18 | 19 →
Auf ganz Deutschland bezogen versterben im Jahr 75.000 Menschen an einem akuten Herzinfarkt und nicht ganz doppelt so viele Menschen erleiden einen Herzinfarkt, ohne daran zu versterben. Zwar geht die Anzahl der tödlichen Infarkte seit den 1970er Jahren in Deutschland wie in den meisten hoch entwickelten Ländern zurück, dafür steigt aber die Zahl der Patienten mit chronischer KHK (Albus 2008a).
| 21 →
2. Akute und rehabilitative Behandlung der KHK in Deutschland
Seit Juni 2006 existiert eine Nationale Versorgungsleitlinie Koronare Herzkrankheit. Sie wird wie Leitlinien zu anderen Erkrankungen in einer Arbeitsgemeinschaft von der Bundesärztekammer, der Kassenärztlichen Bundesvereinigung und der wissenschaftlichen medizinischen Fachgesellschaften entworfen (Nationale Versorgungsleitlinien 2011). Sie wurde 2011/2012 erneut überarbeitet. Sie umfasst eine Lang- sowie eine Kurzversion für Mediziner zur Behandlungsanleitung und eine Patientenversion zur Aufklärung. In ihr wird der jeweils aktuelle Stand einer fachgerechten Behandlung der KHK und im konkreten Fall eines Herzinfarktes beschrieben.
Bei Verdacht auf eine KHK können Mediziner anhand von Checklisten ihr Vorgehen planen: ambulante Diagnostik mit Ruhe- oder Stress-Echo-Kardiogramm EKG, medikamentöse Notfallbehandlung, Herzkatheteruntersuchung mit Gabe von Kontrastmitteln und Röntgenvideoaufnahme, Gabe von Medikamenten zur Lösung von Thromben (Thrombolyse), Erweiterung von Stenosen mittels Ballonkatheters (PTCA) und Setzen von Draht- oder Plastikröhrchen (Stents) zur Stabilisierung erweiterter Koronararterien.
Falls diese konservativ-kardiologischen Interventionen nicht ausreichend sind, wird man herzchirurgischen Maßnahmen wie Bypass-Operationen durchführen. Dabei werden je nach Lokalisation und Anzahl der Stenosen ein oder mehrere körpereigenen Arterien oder Venen als Umleitungsgefäße an die verengten Koronararterien angenäht.
Je nach Intensität eines Infarktes folgt nach einer Aufenthaltsdauer von wenigen Tagen bis einigen Wochen im Akutkrankenhaus eine dreiwöchige Anschlussheilbehandlung (AHB) in einer kardiologischen Rehabilitationsklinik. Kostenträger sind hier bei berufstätigen Personen die Rentenversicherungsträger, bei allen anderen Patienten die Krankenkassen. Die Anschlussrehabilitation soll i.d.R. ohne großen zeitlichen Übergang erfolgen und wird daher vom Sozialdienst des Akutkrankenhauses eingeleitet.
Zielsetzung und Inhalte der Rehabilitation definiert die Bundesarbeitsgemeinschaft für Rehabilitation (BAR) (1997). Empfehlungsgrundlage ist hier ein bio-psycho-soziales Modell der Komponenten der Gesundheit (BAR 2005). ← 21 | 22 → Neuere Behandlungsleitlinien für die kardiologische Reha-Medizin finden sich bei der Deutschen Gesellschaft für Prävention und Rehabilitation von Herz- Kreislauferkrankungen DGPR (2008).
Die Patienten sollen ihre persönlichen Risikofaktoren erkennen und lernen, mit ihnen umzugehen. Unter kardiologischer Leitung und Koordination durchlaufen die Koronarpatienten abgestimmte Abfolgen ineinandergreifender edukativer und therapeutischer Maßnahmen, die sich an den bekannten Risikofaktoren der Erkrankung orientieren:
– Sportgruppen
– Ergometertraining
– Ernährungsseminare, Diätberatung
– Medizinische Seminare zum Rauchen, zu Fettstoffwechselstörungen, Hypertonie, Diabetes mellitus, Bewegungsmangel, Adipositas und Gerinnungsfaktoren
– Themenzentrierte psychologisch angeleitete Gruppen zur Stressbewältigung, Entspannung und Raucherentwöhnung
– Sozialarbeiter beraten zu Themen wie Rentenantragsstellung, Schwerbehinderung und stufenweiser Wiedereingliederung ins Arbeitsleben. Sie unterstützen bei der Antragsstellung.
Details
- Pages
- 352
- Publication Year
- 2014
- ISBN (PDF)
- 9783653043358
- ISBN (MOBI)
- 9783653988031
- ISBN (ePUB)
- 9783653988048
- ISBN (Hardcover)
- 9783631650622
- DOI
- 10.3726/978-3-653-04335-8
- Language
- German
- Publication date
- 2014 (March)
- Keywords
- Psychotraumatherapie EMDR Rehabilitationsforschung Psychokardiologie Therapieevaluation
- Published
- Frankfurt am Main, Berlin, Bern, Bruxelles, New York, Oxford, Wien, 2014. 352 S., 1 s/w Abb., 154 Tab., 77 Graf.

